Contents [show]
Epididymitis adalah lesi keradangan pembentukan khas yang kelihatan seperti tiub sempit yang terletak di atas dan di belakang testis dan berfungsi untuk menggalakkan dan mematangkan spermatozoa - epididimis (epididimis).
Epididymitis yang paling biasa pada lelaki berumur 19 – 35 tahun. Patologi pada usia ini adalah punca biasa kemasukan ke hospital. Agak kurang kerap, penyakit ini direkodkan pada orang tua, dan epididymitis hampir tidak pernah berlaku pada kanak-kanak.
Jenis dan punca epididimitis
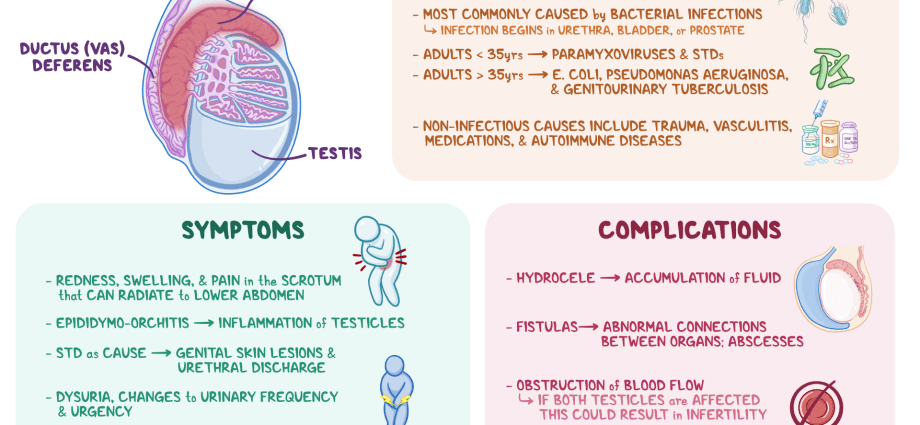
Penyakit ini boleh mempunyai banyak punca yang berbeza, kedua-duanya berjangkit (disebabkan oleh kesan patogenik virus, bakteria, kulat) dan tidak berjangkit. Epididymitis bakteria adalah yang paling biasa. Adalah dipercayai bahawa pada orang muda (15 - 35 tahun), penyakit ini biasanya dicetuskan oleh jangkitan seksual (STI), seperti klamidia, gonorea, dll. Pada orang tua dan kanak-kanak, masalah ini dikaitkan dengan mikroorganisma yang biasanya menyebabkan penyakit sistem kencing (contohnya, enterobacteria). Penyebab epididymitis juga boleh menjadi patologi tertentu, seperti tuberkulosis (epididymitis tuberkulosis), dll.
Kadangkala kulat bersyarat patogenik (sentiasa hadir di dalam badan, tetapi tidak biasanya membawa kepada penyakit) genus Candida menjadi agen penyebab patologi, maka mereka bercakap tentang epididymitis candidal. Dalam kes ini, penggunaan antibiotik yang tidak rasional, penurunan imuniti, boleh mencetuskan perkembangan penyakit.
Mungkin berlakunya proses patologi dalam epididimis terhadap latar belakang: • beguk (“beguk”) – keradangan kelenjar parotid; • angina; • influenza; • pneumonia; • selalunya jangkitan pada organ berdekatan – uretritis (patologi radang saluran kencing), vesiculitis (vesikel mani), prostatitis (kelenjar prostat), dsb.
Kadang-kadang jangkitan juga menembusi lampiran akibat manipulasi tertentu: endoskopi, kateterisasi, bougienage uretra (prosedur diagnostik yang dijalankan dengan memperkenalkan instrumen khas - bougie).
Epididimitis tidak berjangkit, contohnya, boleh berlaku: • apabila dirawat dengan ubat seperti Amiodarone untuk aritmia; • selepas pensterilan dengan penyingkiran/ligasi vas deferens (disebabkan pengumpulan spermatozoa yang tidak diserap) – epididymitis granulomatous.
Terdapat akut (tempoh penyakit tidak melebihi 6 minggu) dan epididymitis kronik, yang dicirikan oleh lesi utama kedua-dua pelengkap, sering berkembang dengan lesi tuberkulosis, sifilis (tempoh lebih enam bulan).
Bergantung pada keparahan manifestasi, epididimitis ringan, sederhana dan teruk dibezakan.
Faktor-faktor risiko
Oleh kerana epididymitis paling kerap merupakan akibat daripada STI, faktor risiko utama untuk perkembangan patologi adalah seks tanpa perlindungan. Detik provokatif lain: • kecederaan pelvis, perineum, skrotum, termasuk akibat pembedahan (adenomektomi, dsb.); • anomali dalam perkembangan sistem urogenital; • gangguan struktur saluran kencing (tumor, hiperplasia prostat, dll.); • campur tangan pembedahan baru-baru ini pada organ kencing; • manipulasi perubatan - rangsangan elektrik (apabila penguncupan pelbagai arah vas deferens berlaku, yang boleh mencetuskan "menghisap" mikrob dari uretra), infusi ubat ke dalam uretra, catheterization, urutan, dll.; • hiperplasia prostat; • buasir; • mengangkat berat, tekanan fizikal; • gangguan persetubuhan yang kerap, ereksi tanpa persetubuhan; • penurunan dalam pertahanan badan akibat daripada patologi yang serius (diabetes, AIDS, dll.), hipotermia, terlalu panas, dsb.
Gejala epididimitis
Permulaan penyakit itu menampakkan diri sebagai gejala yang teruk, yang, jika tiada terapi yang mencukupi, cenderung memburuk. Dengan epididimitis, mungkin terdapat: • sakit membosankan pada satu sisi skrotum / dalam testis dengan kemungkinan penyinaran ke pangkal paha, sakrum, perineum, bahagian bawah belakang; • sakit tajam di kawasan yang terjejas; • sakit pelvis; • kemerahan, peningkatan suhu tempatan skrotum; • bengkak/pertambahan saiz, indurasi pelengkap; • pembentukan seperti tumor dalam skrotum; • menggigil dan demam (sehingga 39 darjah); • kemerosotan umum kesihatan (kelemahan, hilang selera makan, sakit kepala); • peningkatan dalam nodus limfa inguinal; • sakit semasa buang air kecil, buang air besar; • peningkatan kencing, dorongan secara tiba-tiba; • sakit semasa persetubuhan dan ejakulasi; • rupa darah dalam air mani; • pelepasan dari zakar.
Tanda diagnostik khusus ialah peningkatan skrotum boleh membawa kepada kelegaan gejala (tanda Pren positif).
Dalam perjalanan kronik penyakit ini, tanda-tanda masalah mungkin kurang jelas, tetapi kesakitan dan pembesaran skrotum, dan sering juga kencing yang kerap, berterusan.
Penting! Sakit akut pada buah zakar adalah petunjuk untuk rawatan perubatan segera!
Kaedah untuk mendiagnosis dan mengesan penyakit
Langkah diagnostik pertama dalam membuat diagnosis ialah pemeriksaan doktor pada bahagian testis yang terjejas, nodus limfa di pangkal paha. Sekiranya epididymitis disebabkan oleh pembesaran prostat disyaki, pemeriksaan rektum dilakukan.
Selanjutnya, kaedah makmal digunakan: • smear dari uretra untuk analisis mikroskopik dan pengasingan agen penyebab STI; • Diagnostik PCR (pengesanan patogen melalui tindak balas rantai polimerase); • analisis klinikal dan biokimia darah; • urinalisis (umum, "ujian 3 cawan" dengan kencing berturut-turut dalam 3 cawan, kajian budaya, dsb.); • analisis cecair mani.
Diagnostik instrumental melibatkan perkara berikut: • Ultrasound skrotum untuk menentukan lesi, peringkat keradangan, proses tumor, penilaian halaju aliran darah (kajian Doppler); • pengimbasan nuklear, di mana sejumlah kecil bahan radioaktif disuntik dan aliran darah dalam testis dipantau menggunakan peralatan khas (membolehkan mendiagnosis epididimitis, kilasan testis); • cystourethroscopy – pengenalan melalui uretra alat optik, cystoscope, untuk memeriksa permukaan dalaman organ.
Tomografi berkomputer dan pengimejan resonans magnetik kurang biasa digunakan.
Rawatan epididimitis
Rawatan epididymitis dijalankan dengan ketat di bawah pengawasan pakar - ahli urologi. Selepas peperiksaan, pengenalpastian patogen, kursus terapi antibiotik yang agak panjang, sehingga sebulan atau lebih, ditetapkan.
Persediaan dipilih dengan mengambil kira sensitiviti mikroorganisma patogen, jika jenis patogen tidak dapat ditubuhkan, maka agen antibakteria spektrum luas digunakan. Ubat pilihan utama untuk epididymitis, terutamanya dengan kehadiran patologi lain dari sistem urogenital dan pada orang muda, adalah antibiotik kumpulan fluoroquinolone. Tetracyclines, penicillins, macrolides, cephalosporins, ubat sulfa juga boleh ditetapkan. Dalam keadaan di mana penyakit itu disebabkan oleh STI, laluan terapi serentak oleh pasangan seksual pesakit diperlukan.
Juga, untuk melegakan proses keradangan dan melegakan kesakitan, doktor mengesyorkan ubat anti-radang bukan steroid (seperti indomethacin, nimesil, diclofenac, dll.), Dengan kesakitan yang teruk, sekatan novocaine pada kord spermatik dilakukan. Boleh juga disyorkan: • mengambil vitamin; • fisioterapi; • persediaan enzimatik, boleh diserap (lidase) dan lain-lain.
Dengan perjalanan penyakit yang ringan, kemasukan ke hospital tidak diperlukan, tetapi jika keadaan bertambah buruk (suhu meningkat melebihi 39 darjah, manifestasi mabuk umum, peningkatan ketara dalam lampiran), pesakit dihantar ke hospital. Jika tiada kesan, antibiotik yang berbeza mungkin diperlukan. Sekiranya penyakit itu berterusan, terutamanya dengan lesi dua hala, terdapat kecurigaan terhadap sifat tuberkulosis patologi. Dalam keadaan sedemikian, perundingan dengan ahli phthisiourologist diperlukan dan, selepas pengesahan diagnosis, pelantikan ubat anti-tuberkulosis tertentu.
Rawatan bentuk kronik dijalankan dengan cara yang sama, tetapi mengambil masa yang lebih lama.
Selain mengambil ubat, pesakit mesti mematuhi peraturan berikut: • perhatikan rehat tidur; • untuk menyediakan kedudukan skrotum yang tinggi, contohnya, dengan menggunakan tuala yang dipintal ke dalam penggelek; • tidak termasuk mengangkat berat; • patuhi dengan ketat rehat seksual mutlak; • mengecualikan penggunaan makanan pedas, berlemak; • memastikan pengambilan cecair yang mencukupi; • sapukan kompres/ais sejuk pada skrotum untuk melegakan keradangan; • memakai suspensorium – pembalut khas yang menyokong skrotum, yang memastikan seluruh skrotum, menghalangnya daripada bergegar apabila berjalan; • pakai seluar pendek anjal yang ketat, seluar renang (boleh digunakan sehingga gejala sakit hilang).
Apabila keadaan bertambah baik, aktiviti fizikal biasa ringan dibenarkan: berjalan, berlari, kecuali berbasikal. Adalah penting untuk mengelakkan hipotermia umum dan tempatan semasa fasa rawatan dan pada penghujungnya.
Selepas melengkapkan kursus terapi antibiotik, selepas kira-kira 3 minggu, anda harus berjumpa doktor untuk ujian semula (air kencing, ejakulasi) untuk mengesahkan penghapusan lengkap jangkitan.
Perubatan tradisional hanya boleh digunakan sebagai tambahan kepada kursus terapeutik utama dan hanya selepas kebenaran doktor yang hadir. Penyembuh tradisional dengan epididymitis mengesyorkan menggunakan rebusan daripada: • daun lingonberi, bunga tansy, ekor kuda; • daun jelatang, pudina, bunga linden dan sediaan herba lain.
Dengan perkembangan komplikasi seperti abses purulen, pembukaan pembedahan suppuration dilakukan. Dalam situasi yang teruk, mungkin perlu mengeluarkan sebahagian atau semua lampiran yang terjejas. Di samping itu, pembedahan dilakukan untuk: • untuk membetulkan anomali fizikal yang menyebabkan perkembangan epididimitis; • dalam kes disyaki kilasan testis/lekatan (hidatid) epididimis; • dalam beberapa situasi dengan epididimitis tuberkulosis.
Komplikasi
Sebagai peraturan, epididymitis dirawat dengan baik dengan ubat antibakteria. Walau bagaimanapun, jika tiada terapi yang mencukupi, komplikasi berikut mungkin berlaku: • peralihan patologi kepada bentuk kronik; • berlakunya lesi dua hala; • orchiepididymitis - penyebaran proses keradangan ke testis; • abses testis (bernanah, keradangan terhad pada tisu organ); • perkembangan lekatan antara testis dan skrotum; • infarksi testis (nekrosis tisu) akibat bekalan darah terjejas; • atrofi (penurunan dalam dimensi isipadu, diikuti dengan pelanggaran pengeluaran sperma dan penurunan dalam pengeluaran testosteron) testis; • pembentukan fistula (saluran patologi sempit dengan pelepasan purulen) dalam skrotum; • Kemandulan adalah akibat daripada kedua-dua penurunan dalam pengeluaran sperma dan pembentukan halangan kepada kemajuan normal yang terakhir.
Pencegahan epididimitis
Langkah-langkah utama untuk mencegah epididimitis termasuk: • gaya hidup sihat; • seks selamat; • memerintahkan kehidupan seksual; • pengesanan tepat pada masanya dan penghapusan jangkitan saluran kencing yang berulang; • pencegahan kecederaan pada buah zakar (memakai peralatan perlindungan semasa berlatih sukan traumatik); • pematuhan keperluan kebersihan diri; • pengecualian terlalu panas, hipotermia; • pencegahan/terapi penyakit berjangkit yang mencukupi (termasuk vaksinasi terhadap beguk), dsb.